67岁的邓女士
坐在东莞光明眼科医院候诊大厅
今天她是来复查的
在她的脸上看不见往日的愁容
因为折磨了她五年的青光眼终于得到了解决

青光眼是一组以视神经凹陷性萎缩和视野缺损为共同特征的疾病,病理性眼压增高是其主要危险因素。

原发性青光眼有闭角型和开角型两大类,其中急性闭角型青光眼多见于 50 岁以上的老年人,女性更常见。
情绪激动、在较暗的环境中用眼过长、压力过大、疲劳等都可能诱发本病。
2023年3月12日-18日是第16个世界青光眼周,主题为:“关注青光眼:共识保视野,指南护光明”。光明眼科青光眼科主任陈奕辉提醒:青光眼重在早发现早治疗,如果放任不管,患者视野缺损范围可能会越来越大,甚至失明且无法挽回。
青光眼如何治疗?除了局部和全身降眼压药物外,大部分青光眼患者需要通过青光眼手术进行治疗。
3年期间,邓女士便因为双眼青光眼+白内障做过两次手术,两次手术采取了不一样的术式,术后效果都很好,但却让邓女士感受到不一样的手术体验。
早在2020年,邓女士便因为视力下降来院就诊,经过详细的检查,青光眼科主任陈奕辉诊断其为双眼开角型青光眼+白内障。因左眼病情较为严重,陈主任针对左眼进行了白内障超声乳化摘除术+人工晶体植入术+小梁切除术。
历经长达40分钟的青白联合手术后,邓女士左眼眼压成功控制住了。但眼球术后有6-7mm的切口,需要缝针拆线,也需要进行滤过泡按摩等进行维护。
而右眼因病情较轻,邓女士选择使用降眼压药物控制青光眼病情。
坚持用药三年后,邓女士的右眼近来偶尔感觉眼涨,伴有视力下降。为了更准确掌握病情,陈主任建议其入院进行24小时眼压监测。
测量结果显示右眼眼压峰值23mmHg、谷值为15mmHg、均值为17.2mmHg(正常眼压为10-21mmHg),结合眼部视野、OCT等检查结果,诊断右眼患有开角型青光眼+白内障,单靠药物治疗已经无法很好控制邓女士右眼的病情了。
于是,陈主任为邓女士制定了青白联合手术方式,但与上次不同的是,本次青光眼部分的手术采用的是微创青光眼手术的一种——术中前房角镜下KDB刀内路小梁切开术。这是目前国际上先进的青光眼手术方式之一,我院在东莞地区率先开展。
无影灯下,陈主任手中的器械飞速变换着,凭借丰富的经验和熟练的技术,手术10多分钟便结束了,术后眼压降下来了,邓女士对陈主任和医院的技术赞不绝口。
更令邓女士满意的是,相比较上一次左眼的手术,这一次不仅时间缩短了许多,手术切口只有2-3mm,不用缝针拆线,术后恢复快,并且不用进行滤过泡按摩等术后维护。
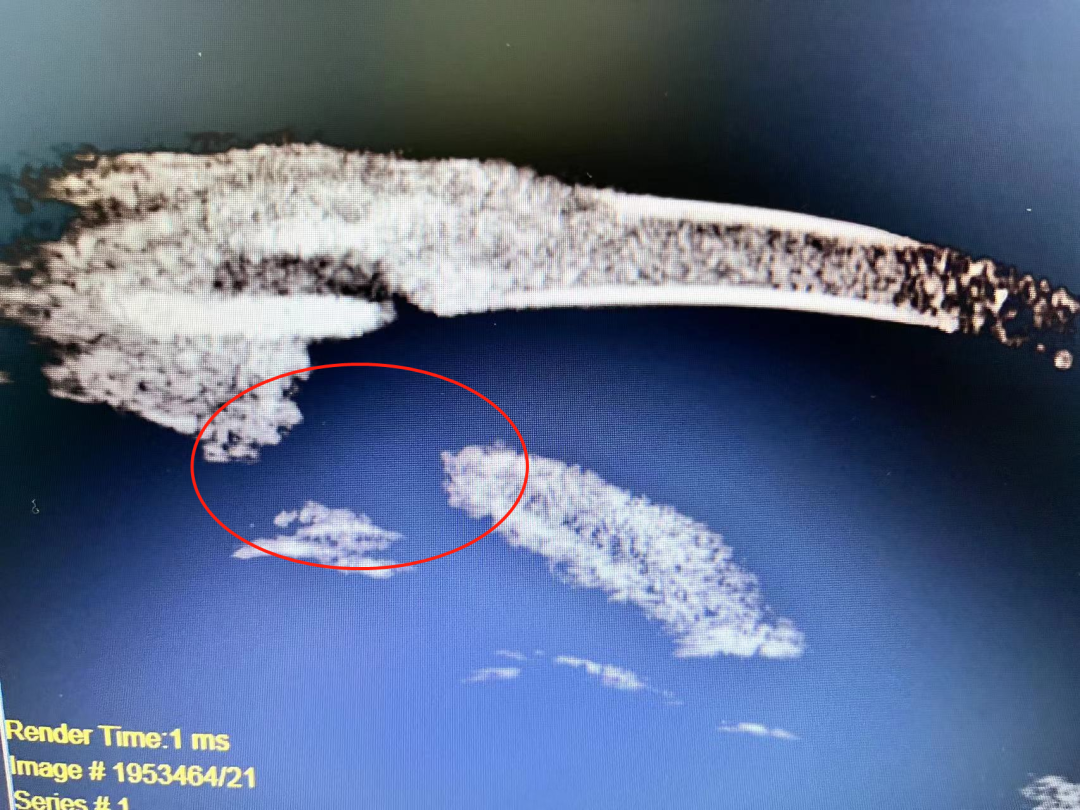
传统手术切口
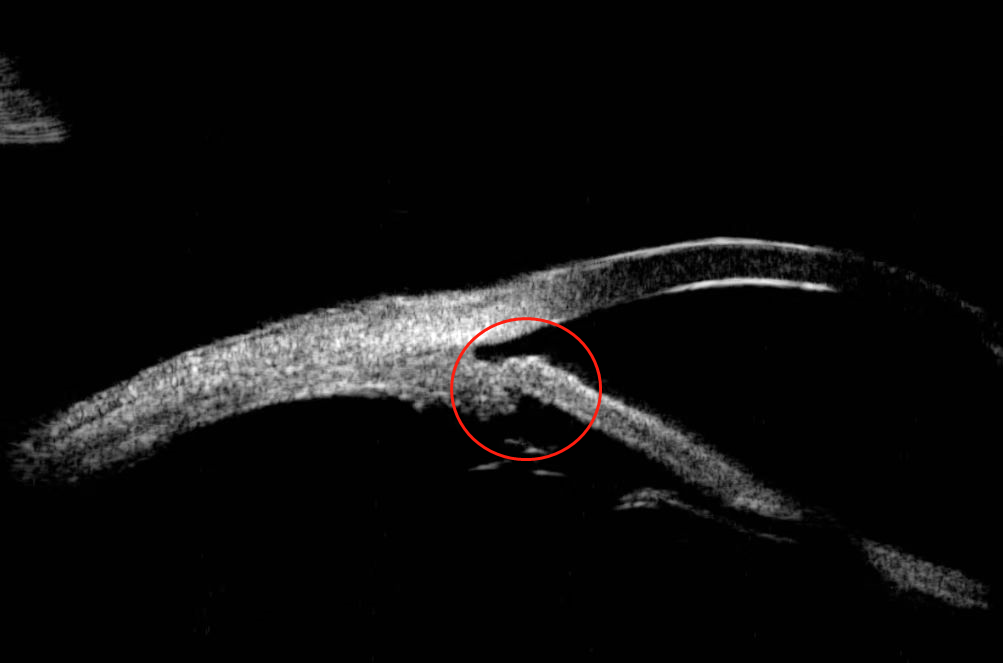
KDB刀内路小梁切开术切口
随着技术的发展,微创青光眼治疗技术成为了发展的趋势,通过最小的损伤为患者带来最好的降眼压效果是目前青光眼手术发展的方向。
而我院开展的前房角镜下KDB刀内路小梁切开术,是较为热门的一种微创术式,相比较传统小梁切开术,它具有切口小,不破坏结膜和巩膜组织,解除房水流出阻力,术后恢复快、相应的并发症少,且不影响后续实施传统滤过性手术等优点。对儿童青光眼和开角型青光眼来说是一种微创、安全、有效的新型治疗手段。
KDB刀内路小梁切开术的开展
标志我院眼科技术实力再上新台阶!
实乃青光眼患者的福音!

本期专家介绍

陈奕辉
副主任医师,东莞光明眼科医院青光眼科主任
中山大学临床医学眼科视光学系毕业,从事眼科临床工作十余年,对眼科常见病有丰富治疗经验。2019年东莞市十佳最美医生,多次参加全国性眼科会议,曾至上海、北京等地接受白内障、青光眼手术的专业培训,获得相关专业手术认证。拥有丰富的复杂白内障、青光眼手术经验。在国内眼科核心期刊发表文章数篇,创新性设计青光眼手术器械等医疗装置并获得专利权两项。
擅 长:青光眼各项专业治疗(药物、激光、青光眼滤过手术,青光眼引流器植入术等)、白内障超声乳化摘除加人工晶体植入术。






