“如果早点检查就好了……”
小王(化名)坐在东莞光明眼科医院的病房里,右眼已经几乎看不清眼前的世界。
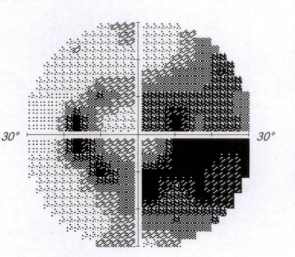
小王左眼视野检查图像(黑色为盲区,白色为所剩视野)。
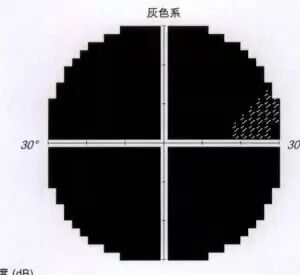
小王右眼视野检查图像(近乎全盲)。
“以为是学习太累,休息一下就好,谁能想到这么严重?”小王的妈妈至今难以接受。
检查结果让所有人倒吸一口凉气:右眼视力仅0.05,左眼0.3;右眼眼压高达44mmHg,左眼36mmHg,而正常眼压范围仅为10至21mmHg。眼底报告显示,双眼视神经已严重受损,右眼视野“全盲”,左眼仅存“中心及旁中心视岛”。诊断明确:原发性开角型青光眼(晚期)双眼,高度近视双眼,高度近视性脉络膜视网膜病变双眼。
很多人以为青光眼是中老年人的“专利”,其实不然。像小王这样的年轻患者,正在眼科门诊悄然增多。

▲图源:豆包ai
“青光眼最可怕的地方,在于它‘偷’走视力的时候,往往悄无声息。”东莞光明眼科医院青光眼科主任、副主任医师陈奕辉解释。
正常人的眼睛内部有一种叫“房水”的液体,它会不断循环,维持眼球压力。当房水排出通道受阻,眼内压力就会升高,压迫视神经。而视神经就像连接眼睛和大脑的“数据线”,一旦受损坏死,就无法再生。
更可怕的是,早期青光眼往往没有明显症状。患者可能只觉得偶尔眼胀、疲劳,以为是玩手机多了、学习累了。等到视力明显下降、视野变窄时,视神经往往已经大面积死亡——就像小王的右眼视力,已经无法挽回。
很多人不知道,高度近视本身就是发生青光眼的重要危险因素。
陈奕辉主任解释,高度近视患者的眼球结构不同于正常人,眼轴变长,眼球壁变薄,视神经更脆弱,对眼压的耐受性更差。医学研究早已证实,高度近视人群患上青光眼的风险比普通人高出数倍。
小王从小近视,双眼近视度数高达1000度和800度,属于高度近视。他并不知道,这副厚厚的镜片背后,隐藏着更大的眼病风险。半年前,他开始感觉眼睛发红、胀痛,视力下降。他以为是学习太累、用眼过度,忍一忍就过去了,直到实在看不清黑板,才告诉父母。
他的病情之所以进展得这么快,正是因为高度近视叠加青光眼,形成了“双重打击”。而高度近视性脉络膜视网膜病变,更是让他的眼底情况雪上加霜。
▲陈奕辉主任在做手术
陈奕辉主任紧急为小王行双眼前房穿刺放液术,暂时降低眼压。随后,陈奕辉主任为他制定了精准的手术方案:双眼先后行XEN引流管植入术建立新的房水引流通道。
出院时,小王右眼眼压降至16mmHg,左眼降至10mmHg,右眼视力从指数/30cm提升至0.02,左眼稳定在0.6。
“虽然视神经损伤不可逆转,但手术成功控制了眼压,延缓了疾病进展。”陈奕辉说,他的左眼保住了,还能读书、写字,正常生活。
青光眼致盲不可逆,早发现早治疗,是青光眼患者保住视力的唯一机会。
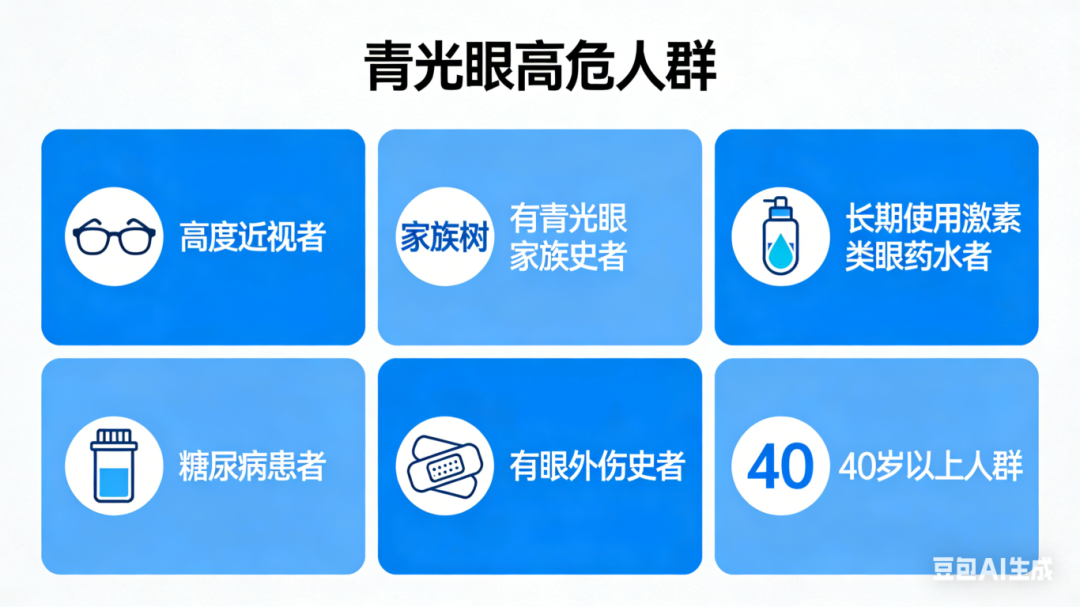
陈奕辉主任特别提醒:

高度近视者、有青光眼家族史者、长期使用激素类眼药水者、糖尿病患者、有眼外伤史者以及40岁以上人群。
急性青光眼常表现为突发眼胀、眼痛、同侧头痛、伴恶心呕吐、视力骤降、需立即就医。 慢性青光眼早期无明显不适,仅周边视野逐渐缩小,需通过筛查及时发现视神经细微损伤。
很多人以为测个眼压正常就没事,这其实是一个误区,部分青光眼患者眼压并不高,必须通过眼底检查、视神经纤维层分析等专业检查才能早期发现。
小王从出现症状到就医,拖了半年多。这半年里,他的视神经每天都在被高眼压侵蚀,直到再也撑不住。
“如果能早半年发现,他的右眼可能不会近乎失明。”陈奕辉的叹息里,藏着太多遗憾。
每年的3月6日是世界青光眼日,2026年3月8日-14日是第19个“世界青光眼周”,今年的“世界青光眼周”主题是“凝聚各界力量,共防青光眼盲”。
陈奕辉主任提醒:如果出现眼胀眼痛,尤其是傍晚或暗光环境下加重;视力波动,看东西时而清晰时而模糊;看灯光时有彩虹样的光圈;感觉看到的范围变窄,像通过管子看东西;或者伴有头痛恶心等症状,都应及时就医。
此外,高度近视等高危人群最好每年做一次全面的眼科检查,不要随意购买和使用激素类眼药水,避免长时间低头、倒立等增加眼压的动作,保持情绪稳定,避免过度疲劳。
青光眼筛查并不复杂,以下是常见的几项检查项目:
? 眼压测量:了解是否存在高眼压(但注意:有些患者眼压正常仍可患青光眼,称为“正常眼压型青光眼”);
? 眼底检查:观察视乳头是否出现“凹陷扩大”;
? 视野检查:检测是否存在早期视野缺损(青光眼的典型特征);
? 前房角检查、OCT检查:评估房角是否狭窄、视神经纤维是否变薄。
如果眼睛不舒服,别忍,别拖,及时前往医院就诊。因为有些光,熄灭了就再也点不亮。








